
马先生50多岁,今年上半年因为大便变稀,外院检查发现结肠有多枚直径0.4~0.7厘米的的息肉,在仁济医院行息肉切除时,内镜医师意外地在其回盲部发现一个病灶,包绕整个回盲瓣。由于此病灶位置隐蔽,范围较大,表面形态长得和肠道正常黏膜非常相似,若不仔细观察,难以发现。于是,患者找到了李晓波教授。
为详细评估病情,李晓波教授带领团队先后使用NBI放大内镜(窄带光显像技术加放大内镜)、色素内镜等国际上最新的手段,对病灶进行精细观察。综合放大内镜下表现及染色后病灶的形态,李晓波判断其为结节混合型侧向发育型肿瘤(LST-G)。经进一步检查,这个病灶的形态让医生们倒吸一口凉气:除回盲瓣外,病灶还有很大一部分延伸至回肠末端。随后,李晓波教授团队在内镜下完整切除了该病灶,病灶组织长度近10厘米。术后病理诊断为管状腺瘤伴高级别上皮内瘤变,是一种癌前病变。也就是说,如果这个病灶没有被及时发现,将有发展成肠癌的高风险。
李晓波教授介绍,这种同时累及大肠和小肠的病灶十分罕见,而回盲部解剖结构特殊,切除难度大,对医生的内镜操控能力和水平要求极高。回盲瓣是小肠和大肠的连接处,相当于小肠进入大肠的一扇门,可以阻止小肠内容物过快进入大肠,延长食物在小肠内停留的时间,也能阻止大肠粪便倒流入小肠。若回盲瓣被切除,不仅会影响食物的消化和吸收,也有可能造成肠道菌群失调,对患者的生活质量产生极大影响。
据介绍,仁济医院消化内镜中心至今已有数十年历史,每年开展各类内镜下检查及治疗超过4000例,其中癌前病变、早期癌症、黏膜下肿瘤等内镜下治疗超过300例。
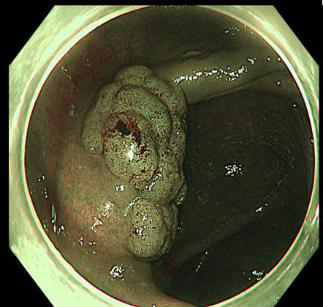
NBI放大内镜下观察病灶
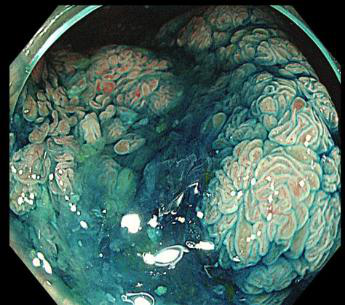
色素内镜下观察病灶